в помощь практикующему врачу-педиатру Полный доступ для зарегистрированных пользователей
Неонатальный скрининг — какой скрининг делают новорожденным в родильном доме сегодня
это ещё не установление диагноза
Неонатальный скрининг — это массовое обследование новорождённых детей на наследственные и врождённые заболевания для раннего выявления болезней и их своевременного лечения с целью профилактики ранней смерти и инвалидизации детей1. Неонатальный скрининг новорождённых на 5 наследственных заболеваний в России проводится с 2006 года2. В 2023 году на всей территории страны стартовал расширенный неонатальный скрининг на 36 наследственных и врождённых заболеваний.
Прежде чем подробнее изучить основные положения неонатального скрининга, необходимо разобрать, что же такое собственно «скрининг»?
По определению Sackett (1975 г.), скрининг — тестирование внешне здоровых индивидуумов с целью их подразделения на группы с высокой и низкой вероятностью заболевания. То есть, скрининг — это ещё не установление диагноза.
Существуют определённые критерии отбора заболеваний для массового скрининга:
-
заболевание без лечения существенно снижает жизнеспособность, ведет к инвалидности;
-
имеются биохимические или молекулярно-генетические методы для точной диагностики болезни на доклинической стадии;
-
существуют эффективные методы лечения болезни;
-
раннее выявление и терапия обеспечивают лучший прогноз3.
Что показывает скрининг новорожденного?
Генетический скрининг новорожденных проводится в родильном доме и показывает наличие или отсутствие у ребенка высокого риска того или иного наследственного заболевания. К примеру, при диагностике муковисцидоза обращают внимание на такой показатель, как ИРТ (иммунореактивный трипсин). Если ИРТ повышен, то результат считается положительным и ребенка нужно прицельно обследовать по муковисцидозу.
Что входило в программу скрининга новорожденных1 ранее:
С 1 января 2023 года количество заболеваний, подлежащих тестированию, выросло с 5 до 36.
Группы заболеваний подлежащих тестированию с 1 января 2023 года:
На какой день жизни делают скрининг доношенному и недоношенному новорождённому
Для проведения генетического неонатального скрининга на наследственные заболевания забор крови осуществляют из пятки младенца через 3 часа после кормления, в возрасте 24–48 часов жизни у доношенного и на 7 сутки жизни у недоношенного новорождённого1.
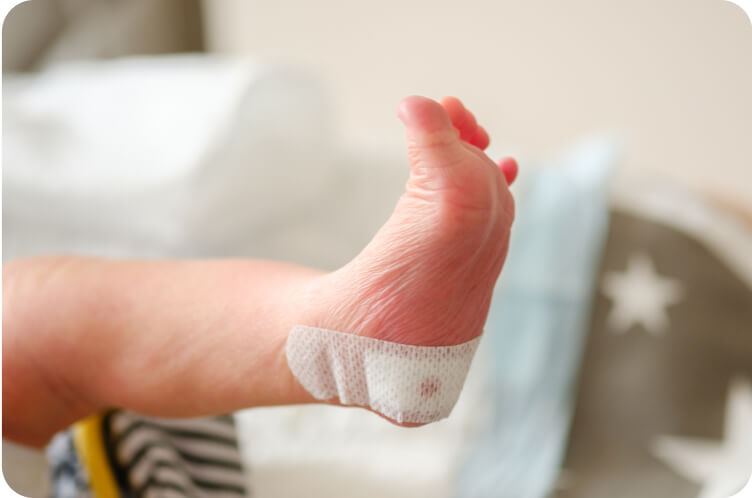
Как проводится неонатальный скрининг?
Проведение неонатального скрининга возможно только после получения от законного представителя добровольного информированного согласия на проведение данного исследования. Данные о взятии крови на скрининг младенцев или отказе от него вносятся в историю развития новорождённого4.
В случае отказа врач должен сообщить законным представителям ребёнка к кому они должны обратиться, если передумают или захотят получить дополнительную информацию о проведении скрининга4.
Для реализации программы закупается специализированное оборудование, осуществляется формирование центров для проведения диагностики и дальнейшей маршрутизации пациентов с целью оказания необходимой медицинской помощи.
Для скрининга крови новорождённого стандартно используется тест-бланк из фильтровальной бумаги. Бланк содержит область для внесения информации о пациенте и пять напечатанных кругов для обозначения области нанесения крови4.
Для проведения пяточного скрининга новорождённого берётся 2 тест-бланка на каждого ребёнка4.
Взятие крови проводится с соблюдением санитарно-эпидемических норм, в асептических условиях, используя одноразовые иглы-скарификаторы и перчатки, предварительно обработав кожу в месте прокола раствором антисептика4.
Кровь на неонатальный скрининг берут только из пятки4.
Что делать участковому педиатру, если первый скрининг новорожденного не был сделан в родильном доме
В случае, если ребёнок поступил под динамическое наблюдение в поликлинику по месту жительства и в его медицинской документации отсутствует отметка о проведении скрининга новорождённого на генетические заболевания в родильном доме, участковый педиатр организует забор образцов крови из пятки ребёнка в условиях поликлиники.
Сколько по времени делается неонатальный скрининг и как узнать результаты?
Результаты неонатального скрининга готовы на 5–8 сутки жизни доношенного и на 10–17 сутки жизни недоношенного ребёнка.
Лечащий доктор должен проинформировать родителей ребёнка о результатах и в случае выявления риска развития наследственного заболевания направить на повторный неонатальный скрининг либо на соответствующие обследования.
Почему важна подтверждающая диагностика, где она проводится
Подтверждающую диагностику необходимо провести детям в высокой группе риска по развитию наследственных заболеваний. Данный анализ включает более сложные лабораторные тесты, которые проводятся в медицинской организации, обеспечивающей медико-генетическое обследование (группа 3Б)1, например, в ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова» г. Москва.
Подтверждающая диагностика важна для дальнейшего выбора тактики ведения и лечения. По результатам её проводится медико-генетическое консультирование и формируется заключение.
Сроки проведения подтверждающей диагностики — 10 дней, но в некоторых случаях установление диагноза может занять больше времени1.
Бывают ли ошибки в скрининге для новорождённых? Причины ложноположительных результатов и какая дальнейшая тактика наблюдения пациента
Возникновение ошибок при проведении скрининга возможно на всех этапах обследования. Важно учитывать сроки и правила забора крови. Возможны ошибки при измерении результатов, ошибки, связанные с нарушением информирования, игнорировании полученных данных. Могут быть получены как ложноположительные, так и ложноотрицательные результаты.
В первом случае врач, наблюдающий ребёнка, должен информировать родителей и направить на генетическое обследование конкретного заболевания. Второй случай более опасен, ведь можно потерять время и опоздать с инициацией терапии.
Лечатся ли наследственные заболевания, выявляемые при скрининге из пятки новорожденного?
К сожалению, описанные заболевания — это те заболевания, которые полностью вылечить невозможно. Но при своевременно назначенной терапии, будь то специализированная диета или медикаментозные препараты, заболевание можно взять под контроль и значительно улучшить качество жизни ребёнка с ранних лет. Здесь и встаёт вопрос о целесообразности проведения неонатального скрининга как можно раньше на 1–2 сутки жизни новорождённого.
Авторизируйтесь с помощью электронной почты или телефона